Metallische Biomaterialien

Inhaltsverzeichnis
Metalle übernehmen in der Biomedizintechnik eine Rolle, die sich grundlegend von der von Keramiken und Polymeren unterscheidet. Ihre Stärke liegt in der Mechanik: hohe Festigkeiten, ausgeprägte Zähigkeit, gute Ermüdungsbeständigkeit und, je nach Legierung, eine bemerkenswerte Formbarkeit. Hinzu kommt eine hohe elektrische und thermische Leitfähigkeit. Grundlage ist die metallische Bindung: Ein Teil der Elektronen ist nicht an einzelne Atome gebunden, sondern delokalisiert. Diese „Elektronenwolke“ vermittelt eine starke, jedoch ungerichtete Bindung zwischen den Metallionen und erklärt zugleich die Leitfähigkeit. Entscheidend für die Praxis ist ein weiterer Effekt: Atome können sich im Kristallgitter gegeneinander verschieben, ohne dass die Bindungsstruktur sofort kollabiert. Metalle verformen sich deshalb plastisch, nehmen große Dehnungen auf und versagen, im Gegensatz zu spröden Werkstoffen, meist nicht schlagartig.
Genau diese Verformbarkeit wird in der Medizintechnik gezielt genutzt. Metalle dienen als tragende Ersatzstrukturen für Hartgewebe, etwa in Hüft- und Knieendoprothesen, Knochenplatten, Schrauben, Marknägeln oder Zahnimplantaten. Gleichzeitig sind sie Werkstoffbasis für funktional „aktive“ Systeme wie Gefäßstents, Katheterführungen, kieferorthopädische Drähte oder Komponenten von Cochlea-Implantaten. In solchen Anwendungen zählt nicht nur die reine Festigkeit. Gefordert sind definierte Elastizität, gute Umformbarkeit, verlässliche Fertigbarkeit im Präzisionsmaßstab und, je nach System, elektrische Eigenschaften.
Historisch begann die Entwicklung metallischer Biomaterialien mit Stahllegierungen. Eine frühe, ausdrücklich für die Orthopädie eingesetzte Legierung war Vanadiumstahl, aus dem Platten und Schrauben zur Frakturfixierung gefertigt wurden (bekannt als Sherman-Platten). Später setzten sich rostfreie Stähle durch, gefolgt von Kobalt-Chrom-Legierungen und Titanlegierungen. Viele dieser Werkstoffe enthalten Elemente wie Eisen, Chrom, Kobalt, Nickel, Titan, Tantal, Niob, Molybdän oder Wolfram. In größeren Mengen wären mehrere dieser Metalle biologisch problematisch. In stabilen, korrosionsbeständigen Legierungen können sie jedoch, bei geeigneter Werkstoff- und Oberflächenführung, im Körper gut verträglich sein.
Die zentrale Herausforderung bleibt die Korrosion in vivo. Der Körper ist kein neutraler Lagerraum, sondern eine elektrochemisch aktive Umgebung. Korrosionsprozesse schwächen das Implantat und setzen Ionen oder Partikel frei, die lokale Entzündungen, Gewebeverfärbungen, immunologische Reaktionen oder systemische Effekte auslösen können. Moderne Werkstoffentwicklung zielt daher auf Legierungen, die dauerhaft stabile Passivschichten bilden, und auf Oberflächenstrategien, die Korrosionsbeständigkeit, Verschleißverhalten und biologische Antwort in Einklang bringen.
Edelstähle als Implantatmaterialien
Edelstahl war der erste Werkstoff, der Vanadiumstahl in vielen Implantatanwendungen erfolgreich ablöste. Früh kam 18-8-Stahl (Typ 302) zum Einsatz, der etwa 18 % Chrom und 8 % Nickel enthält und gegenüber Kohlenstoffstählen eine deutlich höhere Korrosionsbeständigkeit bietet. Später folgte eine Variante mit Molybdänzusatz (18-8sMo), heute als 316-Stahl bekannt. Der nächste Schritt war 316L, eine Version mit reduziertem Kohlenstoffgehalt. Diese Absenkung, von etwa 0,08 % auf maximal 0,03 %, ist nicht kosmetisch, sondern funktional: Weniger Kohlenstoff bedeutet weniger Chromkarbidausscheidungen an Korngrenzen. Genau diese Ausscheidungen können in chloridreichen Medien die lokale Chromverarmung fördern und die Korrosionsresistenz spürbar schwächen. 316L ist deshalb in Körperflüssigkeiten robuster.
Chrom ist das eigentliche „Passivierungsmetall“ im Edelstahl. Ab einem Chromgehalt von rund 11 % bildet sich eine dünne, dichte Oxidschicht, die den Werkstoff in einen passiven Zustand versetzt. Molybdän verbessert insbesondere die Beständigkeit gegen Lochfraßkorrosion in chloridhaltiger Umgebung und macht 316/316L damit für physiologische Bedingungen deutlich geeigneter. Nickel stabilisiert die austenitische Phase (γ, kubisch flächenzentriert) bei Raumtemperatur. Das Material wird dadurch weitgehend unmagnetisch und gewinnt zusätzlich an Korrosionsstabilität.
Austenitische Stähle lassen sich nicht wie martensitische Stähle klassisch durch Wärmebehandlung härten. Dafür reagieren sie stark auf Kaltverfestigung. Über Walzen, Ziehen oder Biegen kann man die Festigkeit gezielt erhöhen, allerdings auf Kosten der Duktilität. In der Implantatpraxis ist diese Einstellbarkeit ein Vorteil: Je nach Bauteilfunktion lassen sich Kombinationen aus Festigkeit und Verformbarkeit herstellen, die sich an konkrete Lastprofile anpassen.
Trotzdem sind 316 und 316L nicht frei von Schwächen. Unter hoher Belastung und in Bereichen mit eingeschränkter Sauerstoffversorgung, etwa in Spalten an Schraubengewinden oder an Platten-Knochen-Kontakten, können Spalt- und Lochfraßkorrosion auftreten. Langzeitbeanspruchung unter Wechselbelastung kann zusätzlich Ermüdungskorrosion begünstigen. Deshalb werden rostfreie Stähle besonders häufig für temporäre Implantate genutzt: Platten, Schrauben, Drähte und Nägel, die nach der Heilung entfernt werden können. Um die Sicherheit zu erhöhen, kommen Oberflächenverfahren hinzu, etwa Polieren und chemisches Passivieren (klassisch in Salpetersäure) oder weiterführende Modifikationen wie Eloxieren und Stickstoffeinbringung per Glimmentladung. Ziel ist eine stabilere Oberfläche mit höherer Korrosions-, Verschleiß- und Ermüdungsbeständigkeit.
Kobalt- und Chromlegierungen
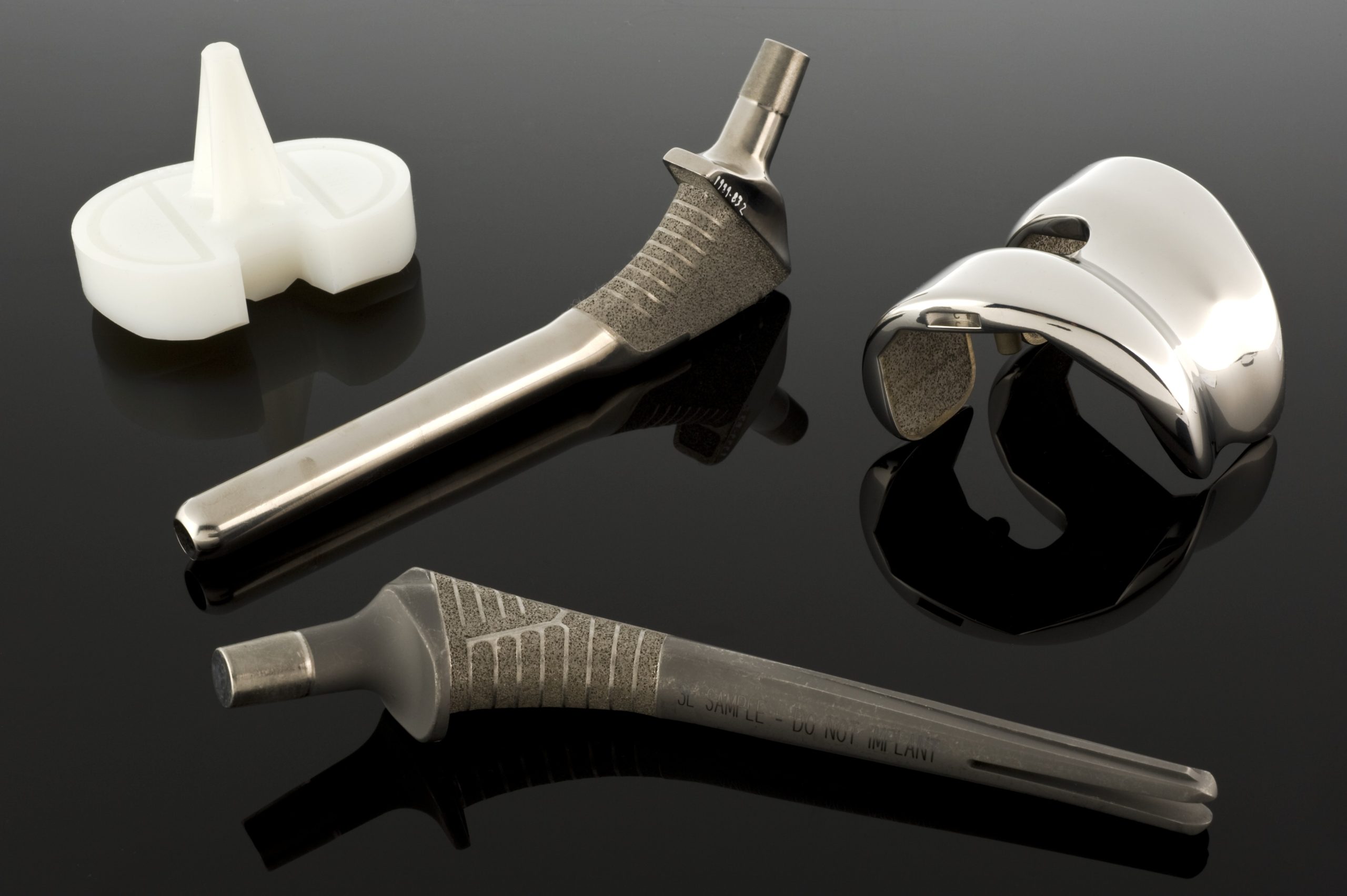
Wenn rostfreie Stähle mechanisch an Grenzen geraten, werden Kobalt-Chrom-basierte Legierungen relevant. In der Biomaterialpraxis haben sich zwei Werkstofffamilien etabliert: gegossene CoCrMo-Legierungen, häufig für Pfannen und Köpfe in Gelenkendoprothesen, und geschmiedete CoNiCrMo-Legierungen für hochbelastete Komponenten, etwa Prothesenschäfte. In Normen (ASTM) finden sich mehrere Varianten (u. a. F75, F90, F562, F563), klinisch dominieren jedoch CoCrMo und CoNiCrMo.
Kobalt und Chrom bilden in weiten Bereichen feste Lösungen, und Molybdän trägt zur Kornfeinung bei. Eine feinere Kornstruktur erhöht nach Guss oder Schmieden typischerweise die Festigkeit. Chrom übernimmt dabei eine Doppelfunktion: Es unterstützt die Passivierung über eine Oxidschicht und stärkt den Werkstoff zusätzlich durch Lösungshärtung. In der Praxis zeichnen sich Co-Cr-Legierungen durch einen hohen Elastizitätsmodul aus, typischerweise im Bereich von 220 bis 234 GPa, und durch sehr gute Verschleißfestigkeit.
Diese hohe Steifigkeit ist zweischneidig. Ein Implantat, das deutlich steifer ist als der umgebende Knochen, kann Lastanteile „abziehen“. Der Knochen wird entlastet, was langfristig Resorptionsprozesse begünstigen kann. Das Phänomen ist als Stress Shielding bekannt und beeinflusst Konstruktion, Geometrie und Verankerungskonzepte von Prothesenschäften. Auf der anderen Seite sind Härte und Abriebfestigkeit zentrale Argumente für Co-Cr-Legierungen in Reibpaarungen, insbesondere bei Metall-Metall-Kombinationen. Hier geht es um Verschleißminimierung über viele Jahre. Langzeitdaten solcher Paarungen berichten über sehr geringe lineare Abnutzungsraten im Bereich weniger Mikrometer pro Jahr.
Ein kritisches Thema bleibt die Ionenfreisetzung und ihre potenzielle Toxizität. Versuche in Ringer-Lösung zeigten, dass die Nickel-Freisetzung aus CoNiCrMo und aus 316L nach einer gewissen Zeit ähnlich ausfallen kann, obwohl CoNiCrMo deutlich mehr Nickel enthält. Zellkulturexperimente weisen darauf hin, dass Kobaltpartikel für osteogene Zellen toxisch sein können, während Chrom- und Co-Cr-Partikel häufig besser toleriert werden. Hohe Konzentrationen von Co- und Ni-Ionenextrakten stören in vitro klar den Zellstoffwechsel; Chromionen gelten in vergleichbaren Setups als weniger toxisch. Für die Implantatentwicklung bedeutet das: Mechanische Exzellenz allein reicht nicht. Das Freisetzungsverhalten muss werkstoffseitig und über Oberflächen- und Reibpaarungsdesign kontrolliert werden.
Titan und seine Legierungen
Titan nimmt unter den metallischen Biomaterialien eine Sonderstellung ein. Elektrochemisch gehört es zu den „aktiven“ Elementen, im Körper verhält es sich jedoch ausgesprochen stabil. Grund ist eine sehr dichte, fest haftende Oxidschicht, die sich spontan bildet und die Korrosionsreaktionen stark begrenzt. Der Korrosionsstrom in physiologischen Lösungen liegt bei etwa 10⁻⁸ A/cm² und ist damit extrem niedrig. Praktisch zeigt sich das häufig auch optisch: Titanimplantate bleiben über lange Zeiträume weitgehend unverändert.
Reines Titan (cp-Ti) und die verbreitete Legierung Ti–6Al–4V verbinden hohe Korrosionsbeständigkeit mit einem sehr günstigen Verhältnis von Festigkeit zu Gewicht. Ihr Elastizitätsmodul liegt deutlich unter dem von Stahl oder Co-Cr-Legierungen. Damit nähert sich Titan dem Knochen mechanisch stärker an, was das Risiko von Stress Shielding verringern kann. Gleichzeitig gilt: Titan erreicht nicht in jeder Konfiguration die Steifigkeit und Zugfestigkeit hochlegierter Stähle oder Kobaltlegierungen. Tragende Komponenten müssen deshalb sauber ausgelegt werden, meist mit präziser Spannungsanalyse und gegebenenfalls größeren Querschnitten.
In den letzten Jahrzehnten wurden Titanlegierungen entwickelt, die den Elastizitätsmodul weiter senken und die Korrosionsbeständigkeit erhöhen, etwa Systeme mit Niob und Zirkon wie Ti–13Nb–13Zr. Solche Legierungen sind unter anderem auf Gelenkendoprothesen ausgerichtet. Parallel hat sich die Oberflächenhärtung etabliert, etwa durch thermochemische Verfahren oder Nitrieren. Damit lässt sich die gute Biokompatibilität des Titans mit einer deutlich höheren Verschleißfestigkeit in Reibzonen kombinieren.
Eine eigene Klasse bilden Nickel-Titan-Legierungen (NiTi). Ihre technische Attraktivität liegt in Formgedächtnis und Superelastizität, beides basiert auf martensitischen Umwandlungen. NiTi kann eine zuvor „einprogrammierte“ Form beim Erwärmen über die Umwandlungstemperatur wieder annehmen oder sich bei nahezu konstantem Spannungsniveau außergewöhnlich stark elastisch verformen. Medizintechnisch ist das hochrelevant: Gefäßstents können sich selbst expandieren, kieferorthopädische Bögen liefern definierte, langanhaltende Kräfte, und Katheterführungen lassen sich atraumatischer positionieren und stabilisieren.
Bei Titan entscheidet die Oberfläche oft stärker über den klinischen Erfolg als der Volumenwerkstoff. Rauheit und Oberflächenchemie beeinflussen das Verhalten von Osteoblasten und anderen knochenbildenden Zellen. Adhäsion, Proliferation sowie die Produktion von Wachstumsfaktoren und Zytokinen reagieren sensibel auf diese Parameter. Durch gezielte chemische Behandlung kann Titan zudem bioaktiviert werden, sodass sich bei Kontakt mit Körperflüssigkeiten eine apatitische Schicht bildet. Diese Schicht unterstützt eine direkte Knochenanbindung.

Metalle in der Zahnmedizin und weiteren Spezialanwendungen
In der Zahnmedizin werden sowohl Edelmetalle als auch unedle Metalle eingesetzt. Gold ist nahezu korrosionsfrei und bietet hohe chemische Stabilität sowie gute Langzeithaltbarkeit in prothetischen Rekonstruktionen. Seine Grenzen liegen in der hohen Dichte, begrenzter Festigkeit bei sehr hohen Belastungen und vor allem in den Kosten. Für die Orthopädie spielt es daher praktisch keine Rolle.
Zahnamalgam, eine Legierung auf Basis von Silber, Zinn und Quecksilber, ist nach wie vor verbreitet. Obwohl einzelne Phasen bei neutralem pH-Wert passiv erscheinen, zeigt Amalgam im klinischen Alltag häufig Korrosionserscheinungen. Belüftungsunterschiede unter Plaque sowie lokale galvanische Mikrozellen fördern den Prozess. Sichtbar wird das durch Verfärbungen und Korrosionsprodukte an der Füllungsoberfläche. Unter den zahnmedizinischen Werkstoffen gilt Amalgam damit als besonders korrosionsanfällig.
Zu den Spezialmetallen zählen außerdem Platinmetalle und ihre Legierungen, wenn chemische Beständigkeit und definierte Leitfähigkeit gefordert sind. Hinzu kommen Ni-Cu-Legierungen und verwandte Systeme in der Hyperthermie, also in Verfahren, bei denen Tumorgewebe durch induzierte Magnetfelder gezielt erwärmt wird. Diese Legierungen werden so ausgelegt, dass ihre thermische Reaktion im elektromagnetischen Feld kontrollierbar bleibt und Wärmeenergie präzise am Zielort freigesetzt werden kann.
Korrosion metallischer Implantate in biologischer Umgebung
Korrosion ist das zentrale Risiko metallischer Biomaterialien. Körperflüssigkeiten sind elektrolytisch, enthalten Ionen wie Na⁺, Cl⁻, HCO₃⁻ und Phosphate, zeigen lokale pH-Schwankungen und Potenzialunterschiede. Damit sind die Voraussetzungen für elektrochemische Reaktionen dauerhaft gegeben.
Zur Einordnung werden häufig Pourbaix-Diagramme genutzt, die das Verhalten eines Metalls in Abhängigkeit von pH-Wert und elektrochemischem Potenzial darstellen. Sie unterscheiden Bereiche aktiver Korrosion, Passivität und Immunität. Physiologisch ist die Lage jedoch dynamisch: Gewebeflüssigkeit liegt typischerweise bei pH 7,4, in Wundnähe kann der pH-Wert stark abfallen, und bei Infektionen sind auch alkalische Verschiebungen möglich. Ein Werkstoff, der unter „Standardbedingungen“ passiv erscheint, kann lokal in Bereiche geraten, in denen Korrosion begünstigt wird.
Gleichzeitig haben Pourbaix-Diagramme klare Grenzen. Sie beschreiben Gleichgewichtszustände in vereinfachten Systemen. Chloridionen, Proteine und komplexe organische Moleküle können Passivschichten destabilisieren oder Reaktionen umlenken. Deshalb werden ergänzend Polarisationskurven eingesetzt, um Korrosionsströme zu bestimmen. Daraus lässt sich abschätzen, wie viele Ionen freigesetzt werden und wie hoch die Materialverlustrate ist. Alternativ wird der Massenverlust von Proben nach Exposition in körperflüssigkeitsähnlichen Lösungen gemessen.
Korrosion tritt in unterschiedlichen Erscheinungsformen auf. Gleichmäßige Korrosion führt zu homogenem Materialabtrag. Kritischer sind lokalisierte Prozesse. Lochfraß erzeugt tiefe, punktuelle Schäden und betrifft rostfreie Stähle in Chloridmedien besonders. Spaltkorrosion entsteht in Bereichen mit Sauerstoffmangel, etwa in engen Fugen zwischen Schraube und Platte. Dort verändern sich pH-Wert und Ionenkonzentrationen, wodurch sich aggressive Mikrobedingungen einstellen. Fretting kombiniert Mikrobewegungen mit Korrosion: Mechanischer Abrieb zerstört Passivschichten, legt frisches Metall frei und beschleunigt den elektrochemischen Angriff.
Spannungskorrosion und Ermüdungskorrosion verknüpfen Chemie und Mechanik besonders eng. Unter statischer oder zyklischer Belastung kann die Korrosionsrate steigen, und Mikrorisse wachsen schneller. Bei Implantaten aus rostfreiem Stahl wurden Brüche von Hüftnägeln und -stiften beschrieben, wenn Biegebeanspruchung und ungünstige physiologische Bedingungen zusammenkamen. In solchen Situationen handelt es sich selten um „reine“ Korrosion. Meist treibt ein Zusammenspiel aus Mikrostruktur, mechanischer Last und elektrochemischer Umgebung den Schaden.
Die Werkstoffe unterscheiden sich deutlich in ihrer Strategie gegen Korrosion. Gold ist praktisch immun und liegt im Pourbaix-Konzept im Immunitätsbereich. Titan und Co-Cr-Legierungen verlassen sich auf stabile Passivität: Dichte Oxidschichten halten die Korrosionsströme niedrig und stabilisieren die Oberfläche. Edelstähle profitieren ebenfalls von Chrompassivität, aber ihre Passivschicht gilt als weniger robust. Deshalb sind sie gegenüber Lochfraß und Spaltkorrosion anfälliger. Amalgam wiederum kann thermodynamisch partiell passiv erscheinen, reagiert in der Praxis jedoch besonders empfindlich, vor allem in biofilmbelasteter Umgebung.
Herstellung und Verarbeitung von Metallimplantaten
Bei Metallimplantaten entscheidet nicht nur die Form, sondern die Mikrostruktur und die Oberflächenqualität. Sie bestimmen Ermüdungsfestigkeit, Korrosionsresistenz und die biologische Reaktion.
Für rostfreie Stähle ist die Kaltverfestigung ein zentraler Prozess: Unter Umformung steigt die Festigkeit rasch, während die Duktilität sinkt. Soll die Umformbarkeit erhalten bleiben, sind Zwischenglühungen notwendig. Diese Wärmebehandlungen müssen so geführt werden, dass keine Bedingungen entstehen, die Chromkarbidausscheidungen an Korngrenzen fördern. Nach der Formgebung folgt die Oberflächenaufbereitung: Reinigung, Entfernen von Oxiden und Passivierung, typischerweise in Salpetersäure gemäß ASTM F86.
Co-Cr-Legierungen zeigen ein anderes Fertigungsverhalten. Sie verfestigen stark und erschweren klassische Umformprozesse. Für komplexe Geometrien wird deshalb häufig Präzisionsguss genutzt, das Wachsausschmelzverfahren. Ein Wachsmodell wird mit einem feuerfesten Mantel umgeben, das Wachs wird entfernt, und die flüssige Legierung wird in die Form gegossen. Formtemperatur und Abkühlung steuern Korngröße sowie Größe und Verteilung von Karbiden. Eine feine Mikrostruktur erhöht die Festigkeit, kann aber die Bruchzähigkeit reduzieren. Gröbere Körner und Karbide verbessern häufig die Duktilität, kosten jedoch Festigkeit. Der Auslegungspunkt ist daher stets ein abgewogener Kompromiss zwischen Tragfähigkeit und Versagenssicherheit.
Titanlegierungen stellen wiederum eigene Anforderungen. Bei hohen Temperaturen reagiert Titan leicht mit Sauerstoff und Stickstoff; ohne Schutzatmosphäre entstehen spröde Oberflächenschichten. Nach der mechanischen Bearbeitung werden Titanoberflächen oft sandgestrahlt, säuregeätzt, eloxiert oder über kombinierte Prozesse strukturiert. So entsteht eine definierte Mikrorauheit und eine modifizierte Oxidschicht. Viele Studien verbinden solche Oberflächen mit schnellerer Knochenintegration und einer stabileren Anbindung.
Formgedächtnislegierungen wie NiTi erfordern eine besonders präzise Kontrolle von Zusammensetzung und Wärmebehandlung. Diese Parameter legen die martensitischen Umwandlungstemperaturen und damit das Fenster der Superelastizität fest. Ein NiTi-Stent oder ein kieferorthopädischer Bogen muss sich gezielt verformen lassen und unter physiologischen Bedingungen zuverlässig in das gewünschte Verhalten zurückkehren. Toleranzen, die in anderen Legierungssystemen noch akzeptabel wären, können hier funktionale Fehler verursachen.
Metallische Biomaterialien – Zusammenfassung
Metallische Biomaterialien bilden keine homogene Gruppe, sondern eine Werkstofffamilie mit klar verteilten Aufgaben. Edelstähle, insbesondere 316L, sind kosteneffizient, gut verarbeitbar und mechanisch solide. Ihre Korrosionsbeständigkeit reicht für viele Anwendungen aus, weshalb sie vor allem bei temporären Implantaten und weniger kritischen Komponenten dominieren. Co-Cr-Legierungen liefern hohe Festigkeit, Härte und Verschleißresistenz. Sie eignen sich für Reibpartner und hochbelastete Bauteile, in denen Haltbarkeit Vorrang hat. Titan und Titanlegierungen gelten aufgrund ihrer sehr guten Korrosionsbeständigkeit, ihres günstigeren Elastizitätsmoduls und ihrer Biokompatibilität vielfach als Standard für Langzeitimplantate, besonders in Orthopädie und Zahnimplantologie.
Speziallegierungen erweitern das Spektrum. NiTi ermöglicht über Formgedächtnis und Superelastizität Anwendungen, die mit klassischen Metallen kaum realisierbar wären, etwa selbstexpandierende Stents oder definierte, langwirksame Kräfte in der Kieferorthopädie. Gold und Amalgam bleiben in der Zahnmedizin relevant, auch wenn ästhetische und sicherheitstechnische Anforderungen die Indikationen zunehmend verschieben.
Gemeinsam ist allen metallischen Biomaterialien die Notwendigkeit, Korrosion und Gewebeinteraktion aktiv zu beherrschen. Pourbaix-Diagramme, Polarisationsmessungen, Ermüdungsprüfungen und toxikologische Studien liefern dafür die technische Grundlage. Mindestens ebenso wichtig ist die Oberflächentechnik: Sie entscheidet über Stabilität der Passivschicht, Verschleißverhalten, Zelladhäsion und die Qualität der knöchernen Anbindung.
Moderne Biomaterialtechnik betrachtet Metalle deshalb selten als „Einzelwerkstoff“. Häufig bilden sie den tragenden Kern eines Systems, das durch Beschichtungen, Verbundstrukturen oder poröse Gerüste ergänzt wird. Metalle liefern Tragfähigkeit und Umformbarkeit, Keramiken können Bioaktivität und Abriebfestigkeit beisteuern, Polymere übernehmen Flexibilität und funktionale Weichgewebekompatibilität. Aus dieser Kombination entsteht der aktuelle Standard der Implantologie: nicht bloß Ersatz, sondern eine möglichst stabile, funktionale und biologisch integrierte Rekonstruktion.




